|
اطلاعات لازم در مورد انسولين
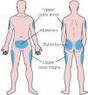
شيشه انسولين در چه شرايطی بايد نگهداری شود؟ سرعت جذب انسولين در محل های مختلف بدن چگونه است ؟ محل های مجاز برای انجام تزريق انسولين کدامند؟
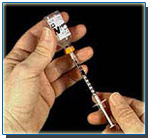
مراحل تزريق انسولين کدامند؟ ● محل تزریق را با الکل تمیز نموده و برای 5 تا 10 ثانیه صبر نمایید تا الکل کاملاً خشک شود. نحوه آماده سازی محل تزريق و کشيدن انسولين به داخل سرنگ چگونه است ؟
● بعد از کشیدن انسولین به داخل سرنگ، حباب های هوا را خارج کنید. چند ضربه به بدنه سرنگ وارد کرده ، آنگاه با فشار مختصری به پیستون حباب ها را خارج نمایید.
هنگام تزريق انسولين به چه نکاتی بايد توجه کرد؟ ● انسولین را 30-20 دقیقه قبل از صرف غذا تزریق کنید. |
|
|
قرص های پائین آورنده خون عملکرد داروهای خوراکی پائین آورنده قند خون چگونه است؟ اين قرصها با تحريك سلولهاي توليدكننده انسولين در لوزالمعده و يا كاهش مقاومت بدن نسبت به انسولين، سطح قند خون را كنترل ميكنند. بيماراني كه از اين قرصها مصرف ميكنند بايد با نحوه كار آنها آشنا شوند و به مشكلاتي كه هنگام مصرف آنها ممكن است برخورد كنند آگاهي داشته باشند. معمولاً افرادي كه بيماري قند در آنها تشخيص داده ميشود درصورت بالا نبودن شديد قند خون، ابتدا چند هفته تحت درمان با رژيم غذايي و ورزش قرار داده ميشوند و بعد از آن درصورت عدم كنترل قند خون، استفاده از قرصهاي ضدديابت آغاز ميگردد. نكته قابل ذكر اين است كه مصرف قرص به هيچ عنوان جاي رژيم غذايي را نميگيرد و با وجود مصرف قرص، همچنان به يك رژيم غذايي مناسب و ورزش منظم نياز ميباشد. انواع داروهاي پايينآورنده قند خون کدامند؟ قرصهاي ضدديابت در 5 دسته طبقهبندي ميشوند.بعضي از انواع آنها شامل گلي بن گلاميد ، مت فورمين، آكاربوز، پيوگليتازون،رپاگلينيد.... مي باشند. هريك از داروهاي كاهنده قند خون به يكي از دستههاي دارويي تعلق دارند . بهتر است بيمار نام قرص هاي مصرفي خود را بداند و عوارض جانبي آنها را بشناسد. قرص هايي كه بهطور معمول براي درمان بيماران ديابتي در ايران از آنها استفاده ميشود گليبنگلاميد و متفورمين هستند. 1- گليبنگلاميد كه امروزه پرمصرفترين داروي پايينآورنده قند خون است به گروه سولفونيل اورهها تعلق دارد. مصرف اين دارو سبب آزادسازي انسولين از لوزالمعده و ورود آن به جريان خون ميشود كه اين امر نيز به كاهش قند خون ميانجامد. بنابراين هنگامي بايد از اين دارو استفاده نمود كه هنوز بدن قادر است انسولين بسازد و همين انسولين نيز داراي اثر باشد. به اين ترتيب ميتوان گفت كه سولفونيل اورهها باعث ميشوند انسولين بيشتري از لوزالمعده وارد جريان خون شود. به همين دليل اين نوع دارو، براي ديابتيهاي وابسته به انسولين يا ديابت نوع 1 اثري ندارد. لازم به ذكر است كه قرص هاي ضدديابت، نميتوانند ديابت را از بين ببرند. اين قرص ها براي كمك بهكار لوزالمعده و كنترل قند خون تجويز ميگردند. قرص هاي ضد ديابت مانند هر داروي ديگري بهصورت بالقوه داراي عوارض جانبي ميباشند. در مورد گليبنگلاميد، بعضي مواقع با شروع مصرف اين قرص، ممكن است دچار حالت تهوع شويد كه معمولاً اين حالت چند روز بعد از مصرف قرص از بين ميرود. درصورت به تاخير انداختن وعده غذايي ويا حذف يك وعده غذايي، ممكن است با كاهش شديد قند خون مواجه شويد.به خاطر داشته باشيد كه براي عملكرد بهتر اين دارو، قرص بايد قبل از صرف غذا ميل شود.اين دارو به صورت قرص هاي 5 ميلي گرمي است كه معمولاًيك الي دو بار در روز تجويز مي شود و در زمان شروع مصرف، ¼ قرص و يا حداكثر يك قرص در روز استفاده مي گردد. 2- متفورمين مت فورمين باعث كاهش اشتها و تثبيت وزن در بيماران ديابتي مي گردد. اين دارو در بيماران چاق و افراد داراي چربي خون بالا مناسب تر مي باشد. تجويز متفورمين محدوديتهايي به همراه دارد، از جمله اينكه افراد داراي بيماريهاي كبدي،كليوي و نارسايي قلبي يا تنفسي نبايد از متفورمين استفاده كنند. از آنجايي كه با شروع مصرف اين دارو ممكن است مشكلات گوارشي مثل تهوع و اسهال رخ دهد لذا مصرف همزمان اين دارو با غذا يا بلافاصله بعد از صرف غذا ميتواند اين مشكلات را تخفيف دهد.در هر حال ، در صورت ايجاد اسهال و استفراغ مي بايست مصرف دارو را قطع كرده و به پزشك مراجعه كنيد.همچنين جهت كاهش عوارض گوارشي توصيه مي شود مت فورمين با نصف قرص يا حداكثر يك قرص بعد از شام شروع و در صورت تحمل بيمار بتدريج مقدار آن افزايش يابد. اين دارو كه به صورت قرص هاي 500 ميلي گرمي است در مصرف همزمان با گليبنگلاميد، تأثير بهتري دارد. اين دارو مقدار گلوكز توليدشده توسط كبد را كاهش ميدهد. همچنين مقاومت به انسولين را در بدن كاهش داده لذا جذب گلوكز به سلول هاي بدن بيشتر ميشود. 3- آكاربوز اين دارو باعث به تاخير افتادن هضم كربوهيدراتها وبه دنبال آن تاخير جذب گلوكز از روده مي شود و در نتيجه از جذب آن جلوگيري مي كند وباعث ميشود كه قند به آهستگي وارد جريان خون شود واز افزايش ناگهاني قندخون جلوگيري بعمل آيد. كربوهيدراتهاي تجزيهنشده در روده توسط باكتريهاي رودهاي تجزيه ميشوند و اين امر اغلب به بروز دل درد، نفخ واسهال منجر ميشود. اين دارو بايد در ابتداي غذاخوردن ميل شود.آكاربوز قرصهاي 50 و100 ميلي گرمي دارد و بايد به صورت نصف قرص 50 ميلي گرمي در ابتداي هر وعده غذايي شروع شود تا عوارض گوارشي آن به حداقل برسد، معمولا عوارض گوارشي با ادامه درمان كاهش مي يابند. 4- پيوگليتازونpioglitazone اين دارو به تنهايي يا در تركيب با داروهاي ديگر براي درمان بيماران ديابتي نوع 2 ،كه با رژيم غذايي و ورزش نتوانستند قند خون خود را كنترل كنند استفاده مي شود.اين دارو با افزايش حساسيت بدن نسبت به انسولين به كنترل سطح قند خون كمك مي كند.مصرف پيوگليتازون در بيماران مبتلا به نارسايي قلبي،كليوي، كبدي وبيماران مبتلا به ادم پا با احتياط صورت مي گيرد.همچنين در دوران بارداري و شيردهي مصرف اين دارو توصيه نمي شود. اين دارو مي تواند اثر قرص هاي خوراكي ضد بارداري را كاهش دهد. در صورت مشاهده هر يك از علايم زير مصرف دارو را قطع كرده و با پزشك خود تماس بگيريد: عفونت تنفسي -سردرد -درد عضلاني - زخم گلو -دندان درد -افزايش وزن -تورم پاها -خستگي بيش از حد 5- رپاگلينيد Repaglinide اين دارو در درمان ديابت نوع 2 با تحريك لوزالمعده به ترشح انسولين ، در تنظيم قند خون كمك مي كند. براي افزايش تاثير رپاگلينيد، حداكثر تا نيم ساعت قبل از غذا بايد مصرف شود. استفاده همزمان اين دارو با آسپيرين و جم فيبروزيل تداخل اثر دارد و در صورت مصرف اين داروها پزشك خود را مطلع سازيد.در بيماران مبتلا به مشكلات كبدي،كليوي، دوران بارداري ودوران شيردهي مصرف اين دارو ممكن است ممنوع باشد. دارودرماني تركيبي چيست؟ از آنجايي كه هر دارو به شيوه خاصي، سطح قند خون را پايين ميآورد لذا معمولاً تركيبي از چند دارو استفاده ميشود تا سطح قند خون بهتر كنترل شود. بهعنوان مثال گليبنگلاميد و متفورمين معمولاً همراه با يكديگر تجويز ميشوند. از طرف ديگر مصرف چند دارو با هم ممكن است خطر عوارض جانبي دارو را بيشتر كند يا هزينه بيشتري را به بيمار تحميل نمايد وليكن هنگامي كه دريافت يك دارو بهتنهايي نتواند تأثير مطلوب داشته باشد از تركيب چند دارو با هم استفاده ميگردد. چه كساني ميتوانند از قرصهاي خوراكي ضدديابت استفاده كنند؟
فقط بيماران مبتلا به ديابت نوع 2 ميتوانند با استفاده از قرص، ديابت خود را كنترل كنند. البته اين بيماران هم بايد در كنار داشتن رژيم غذايي صحيح و برنامه ورزشي منظم، قرص مصرف كنند. در واقع بايد به سه روش درماني، همزمان با هم براي كنترل سطح قندخون خود، عمل كنند. از طرفي ممكن است در همه ديابتيها با شروع مصرف قرص، سطح قند خون آنها رو به كاهش بگذارد وليكن به سطح قندخون نرمال نرسند،علت آن است که مصرف اين قرص ها براي همه افراد مناسب نيست،در واقع کساني که بيش از 10 سال از شروع ديابت آنها ميگذرد يا كساني كه قبلاً بيش از 20 واحد انسولين در روز مصرف ميكردند، كانديداهاي خوبي براي دريافت قرص نيستند. به عبارت ديگر، بيماراني كه اخيراً گرفتار ديابت شده اند يا قبلاً سابقه تزريق انسولين نداشته يا به ميزان کم تزريق ميكردند، شانس بيشتري دارند كه با مصرف قرص خوراكي، قند خونشان كنترل شود. گاهي اوقات، بعد از گذشت چند ماه يا چند سال از شروع مصرف قرصهاي خوراكي، تأثير اين قرصها كاهش مييابد و با وجود مصرف قرص، قند خون بيماران افزايش مييابد. علت اين مسئله ناشناخته است وليكن به معناي بدتر شدن وضعيت ديابت شما نيست. در اين مواقع درمان تركيبي خوراكي ميتواند كمككننده باشد. در بسياري از مواقع حتي استفاده از تركيب چند داروي خوراكي نمي تواند قند خون را كنترل كند، در اين مواقع لازم است انسولين با يا بدون قرص جهت كنترل قند خون استفاده گردد.در هر صورت نكته مهم طبيعي شدن قند خون است نه نوع داروها و انسولين. در هر صورت حتي اگر قرصهاي خوراكي بتوانند قند خون شما را بهخوبي كنترل كنند گاهي اوقات ممكن است به تزريق انسولين نياز پيدا كنيد. بهعنوان مثال در بيماريهاي عفوني شديد يا اعمال جراحي، قرصها نميتوانند در اين شرايط پراسترس، سطح قند خون را كنترل كنند لذا تزريق انسولين استفاده ميشود. همچنين اگر بيماري تصميم به حاملگي بگيرد، مصرف اين قرصها در طي دوران بارداري و شيردهي ممنوع است و بيمار بايد سطح قند خون خود را با رعايت رژيم غذايي و ورزش و يا تزريق انسولين كنترل كند. دارويي بهعنوان بهترين داروي انتخابي براي درمان ديابت نوع 2 وجود ندارد. ممكن است چندين نوع مختلف از اين قرصها، براي بيمار آزمايش شود يا تركيبي از چند قرص و يا مصرف همزمان قرص با تزريق انسولين بهكار گرفته شود تا سطح قند خون بيمار به ميزان طبيعي برسد. چه عواملي مي تواند باعث ايجاد هيپوگليسمي ( کاهش قند خون ) شود؟ هيپوگليسمي يا كاهش قند خون در هنگام مصرف داروهاي خوراكي ضدديابت يا زماني كه فرد تحت درمان با انسولين باشد ممكن است بهوجود آيد. اگرچه علائم كاهش قند خون از يك فرد به فرد ديگر متفاوت است اما در هر فرد اين علائم مشخص ميباشد. به خاطر داشته باشيد كه بيماران بالاي 60 سال بيشتر در معرض خطر وقوع كاهش قند خون هستند. عوامل زير ميتواند باعث ايجاد كاهش قند خون شود: § فراموش كردن يا دير مصرف كردن يك وعده غذايي اصلي يا ميانوعدههاي غذايي § دريافت ناكافي مواد نشاستهاي در غذاهاي اصلي يا ميانوعدههاي غذايي § انجام ورزش بيش از حد معمول و يا ورزش برنامهريزينشده § افزايش ميزان مصرف قرصهاي خوراكي نظير گليبنگلاميد § مشكلات كليوي يا كبدي بهعلت اينكه وجود اين مشكلات باعث افزايش ميزان دارو در خون و كاهش شديد قند خون ميگردد. § ساير داروهاي مصرفي بيمار ممكن است با داروهاي ضدديابت وارد كنش متقابل شود و افزايش امكان كاهش قند خون را سبب شود. بنابراين جهت شروع مصرف داروي جديد با پزشك خود مشورت كنيد. علائم و نشانههاي كاهش قند خون کدامند؟ زماني كه سطح قند خون به كمتر از حد معمول برسد (كمتر از 70 ميليگرم در دسيليتر) علائم كاهش قند خون ظاهر ميشود. علائم هشداردهنده عبارتند از: · احساس گرسنگي · لرزش · تعريق · عصبانيت و آشفتگي · تپش قلب و نبض سريع · لرزش لبها · تاري ديد ساير علائم:
در مواقع كاهش قند خون چه بايد كرد؟ بايد از مواد قندي سريعالاثر مانند آبميوه، سه حبه قند در نصف ليوان آب، چند قطعه شيريني استفاده كرد. مقدار مصرف اين مواد در حدود 15 گرم كربوهيدرات برابر با يك واحد غذايي ميباشد. نكته قابل ذكر اين است كه بهدنبال مصرف مواد قندي سريعالاثر، اگر بيش از 2-1 ساعت تا وعده غذايي اصلي فاصله باشد بايد مواد قندي طولانياثر و يا يك وعده غذايي كامل صرف نماييد. اين كار به منظور جلوگيري از كاهش مجدد قند خون انجام ميگيرد. اين مواد شامل يك عدد ساندويچ گوشت يا نان و پنير، يك عدد ميوه، دو حلقه بيسكويت همراه با يك ليوان شير و يا يك وعده غذايي كامل است. |
صفحه اصلی | پست الکترونیک | العربیه | English